Le syndrome du côlon irritable (IBS) affecte environ 11% des personnes dans le monde. Cette étude de l’Université de Californie – Davis Health souligne l’importance de l’effet des antibiotiques dans le développement de la maladie : en effet, la combinaison d’un régime alimentaire occidental et de l'utilisation d'antibiotiques constitue un facteur de risque pré-IBD (inflammatory bowel disease). Ces travaux, présentés dans la revue Cell Host and Microbe, identifient également un composé qui redémarre les mitochondries dans les cellulres de la muqueuse intestinale et pourrait être un traitement prometteur contre le syndrome du côlon irritable.
Le syndrome du côlon irritable (IBS), l’une des principales maladies inflammatoires chroniques intestinales (MICI) se caractérise par des crises de douleurs abdominales, de ballonnements et de changements dans les habitudes intestinales. Les patients souffrant d’IBS présentent une inflammation des muqueuses et des changements dans la composition microbienne de l'intestin.
Le visuel ci-contre présente des sections de muqueuse interne du côlon, avec régime allégé en graisses (LFD), régime riche en graisses (HFD), aucun traitement et traitement à la streptomycine (Strep).
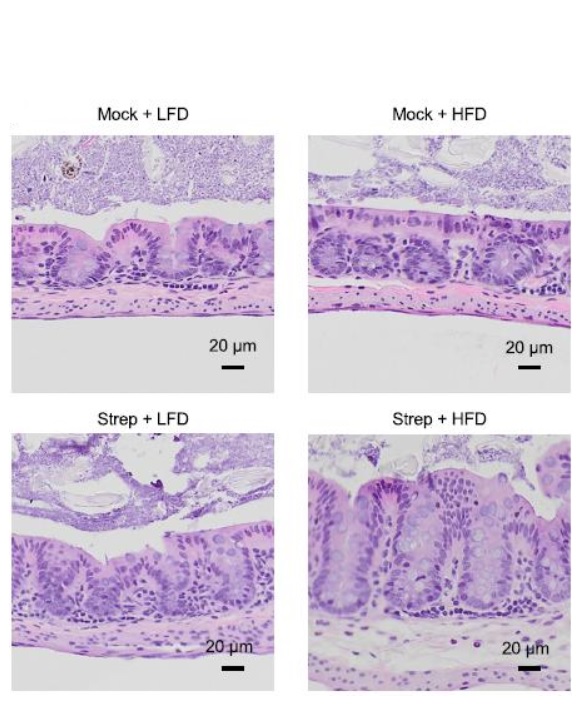
L'utilisation d'antibiotiques avec un régime riche en graisses favorise le syndrome du côlon irritable
L'étude est menée auprès de 43 adultes en bonne santé et 49 patients adultes diagnostiqués avec IBS. Les chercheurs ont mesuré la calprotectine fécale, un biomarqueur de l'inflammation intestinale, les niveaux élevés de calprotectine fécale indiquant une condition pré-IBD. L'étude identifie ainsi 19 patients avec pré-IBD. L’analyse révèle que
- les participants qui consommaient un régime riche en graisses et utilisaient des antibiotiques étaient 8,6 fois plus à risque d'avoir une pré-MICI que ceux qui suivaient un régime pauvre en graisses et sans antécédents récents d'utilisation d'antibiotiques ;
- les participants dont la consommation de graisses était la plus élevée étaient environ 2,8 fois plus susceptibles d'avoir une pré-MICI que ceux dont l'apport en graisses était le plus faible ;
- les antécédents d'utilisation récente d'antibiotiques seuls étaient associés à un risque 3,9 fois plus élevé de pré-MICI.
Une véritable « synergie » qui conduit la maladie intestinale : ainsi, la prise d'antibiotiques chez les personnes consommant un régime riche en graisses semble favoriser considérablement le risque de maladie intestinale. Lorsque les chercheurs observent l'effet d'une alimentation riche en graisses et de l'utilisation d'antibiotiques sur les cellules de la muqueuse intestinale de souris, ils constatent un effet synergique sur les mitochondries, les mini-centrales énergétiques des cellules. Cette perturbation entraîne une réduction de la consommation d'oxygène des cellules et une fuite d'oxygène dans l'intestin. Or ces niveaux d'oxygène qui s'élèvent dans l'intestin favorisent les déséquilibres bactériens et l'inflammation. Avec la perturbation de l'environnement intestinal, un cercle vicieux de remplacement des bonnes bactéries par des microbes pro-inflammatoires nocifs se met en marche. Ce qui entraîne une inflammation des muqueuses caractéristique de la condition pré-IBD.
Un composé prometteur, le 5-aminosalicylate ou mésalazine (mésalamine), un médicament déjà utilisé comme traitement des MICI, et qui « réveille les motichondries », est confirmé comme prometteur et efficace.
Mais avant de traiter, mieux vaut prévenir,
rapellent les chercheurs :
« La meilleure approche pour un intestin sain est de se débarrasser de la nourriture préférée des microbes nuisibles et d'éviter les aliments riches en graisses- et l'abus d'antibiotiques pour éviter l'inflammation intestinale ».
Source: Cell Host and Microbe 14 July 2020 DOI : 10.1016/j.chom.2020.06.001 High-Fat Diet and Antibiotics Cooperatively Impair Mitochondrial Bioenergetics to Trigger Dysbiosis that Exacerbates Pre-inflammatory Bowel Disease (Visuel2 UC Davis Health)
Plus sur le Syndrome du Côlon irritable, les MICI sur Microbiote Blog
